Nonostante la crescente consapevolezza sull’importanza delle cure palliative, l’accesso a questi servizi per i pazienti affetti da demenza avanzata rimane limitato. Questo fenomeno riflette non solo un gap nei sistemi sanitari, ma anche la percezione culturale e clinica della demenza, spesso sottovalutata rispetto ad altre malattie terminali come il cancro.
La Situazione Attuale: Dati e Statistiche
Negli Stati Uniti, più del 90% dei pazienti con demenza muore in case di cura, e solo una minoranza accede a programmi di hospice. Un’analisi storica mostra come l’accesso stia gradualmente migliorando:
– Nel 1998, solo 12.829 pazienti con demenza accedevano ai programmi Medicare Hospice.
– Nel 2008, il numero era aumentato a 60.488 pazienti, un incremento significativo ma ancora insufficiente rispetto alla prevalenza della malattia.
Questi dati evidenziano un problema sistemico nel riconoscere la demenza come una condizione terminale che necessita di cure palliative.
Numerose barriere ostacolano l’accesso alle cure palliative per i pazienti con demenza, che includono:
I familiari spesso non comprendono pienamente la natura terminale della demenza e possono insistere per trattamenti invasivi, ritardando l’accesso alle cure palliative.
Percezione della Malattia
La demenza non è tradizionalmente considerata una malattia terminale, ma piuttosto una condizione cronica gestibile. Questa percezione porta a ritardi nella pianificazione delle cure e a un uso inappropriato dei trattamenti curativi.
.
Criteri di Ammissione agli Hospice
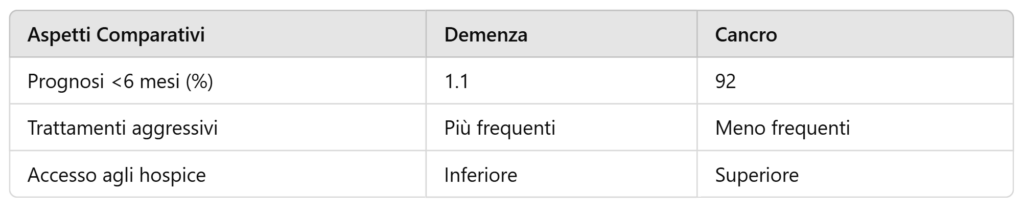
I criteri di accesso per gli hospice, come una prognosi inferiore a 6 mesi, spesso non si adattano alla progressione graduale e imprevedibile della demenza. Uno studio ha mostrato che solo l’1,1% dei pazienti con demenza riceveva una prognosi terminale appropriata rispetto al 92% dei pazienti oncologici.
Mancanza di Formazione dei Professionisti
Molti medici e infermieri non sono adeguatamente formati per riconoscere la necessità di cure palliative nei pazienti con demenza avanzata. Ciò porta a interventi aggressivi non necessari, come la nutrizione artificiale e i ricoveri ospedalieri.
Percezione della Malattia
La demenza non è tradizionalmente considerata una malattia terminale, ma piuttosto una condizione cronica gestibile. Questa percezione porta a ritardi nella pianificazione delle cure e a un uso inappropriato dei trattamenti curativi.
Criteri di Ammissione agli Hospice
I criteri di accesso per gli hospice, come una prognosi inferiore a 6 mesi, spesso non si adattano alla progressione graduale e imprevedibile della demenza. Uno studio ha mostrato che solo l’1,1% dei pazienti con demenza riceveva una prognosi terminale appropriata rispetto al 92% dei pazienti oncologici.
Mancanza di Formazione dei Professionisti
Molti medici e infermieri non sono adeguatamente formati per riconoscere la necessità di cure palliative nei pazienti con demenza avanzata. Ciò porta a interventi aggressivi non necessari, come la nutrizione artificiale e i ricoveri ospedalieri.
Supporto Familiare Insufficiente
I familiari spesso non comprendono pienamente la natura terminale della demenza e possono insistere per trattamenti invasivi, ritardando l’accesso alle cure palliative.
Confronto con il Cancro: Un Modello da Seguire
Il trattamento palliativo per il cancro offre un utile confronto per evidenziare le discrepanze:
Tassi di Accesso agli Hospice: I pazienti oncologici hanno tassi di accesso significativamente più alti rispetto ai pazienti con demenza.
Approccio Multidisciplinare: I pazienti oncologici beneficiano di cure integrate che combinano la gestione del dolore, il supporto psicologico e la pianificazione anticipata delle cure.
Modelli di Cura Innovativi
Per migliorare l’accesso alle cure palliative nei pazienti con demenza, è necessario adottare modelli innovativi di assistenza che includano:
Pianificazione Anticipata delle Cure (ACP)
La pianificazione delle cure dovrebbe iniziare nelle fasi iniziali della malattia, quando i pazienti sono ancora in grado di esprimere le proprie preferenze. Questo processo consente di evitare trattamenti aggressivi non desiderati nelle fasi terminali.
Cure Basate sulla Comunità
Programmi che integrano le cure palliative nei contesti domiciliari o nelle case di cura possono ridurre la necessità di ricoveri ospedalieri.
Formazione dei Professionisti
La formazione specifica per medici e infermieri è essenziale per migliorare la diagnosi precoce delle esigenze palliative e per offrire supporto emotivo ai caregiver.
Benefici delle Cure Palliative
L’accesso tempestivo alle cure palliative offre numerosi benefici:
– Riduzione dei Costi: Gli studi dimostrano che le cure palliative sono meno costose rispetto ai trattamenti convenzionali. Ad esempio, un’analisi economica ha evidenziato che i costi per i pazienti in hospice sono significativamente inferiori rispetto ai ricoveri ospedalieri.
– Miglioramento della Qualità della Vita: I pazienti con demenza ricevono un miglior controllo dei sintomi come il dolore e la dispnea, migliorando il loro benessere generale.
– Supporto per i Caregiver: Le cure palliative forniscono anche supporto psicologico e pratico alle famiglie, riducendo lo stress associato alla cura di un paziente terminale.
Sfide nei Trattamenti per i Pazienti con Demenza Avanzata
La gestione clinica dei pazienti con demenza avanzata presenta sfide significative, che derivano dalla complessità della malattia e dalla mancanza di evidenze solide sui trattamenti più appropriati. I trattamenti aggressivi e le cure intensive spesso non portano benefici sostanziali e possono causare sofferenze inutili.
Nutrizione e Idratazione Artificiale (ANH)
La nutrizione e idratazione artificiale rappresentano un dilemma etico e clinico per i pazienti con demenza avanzata:
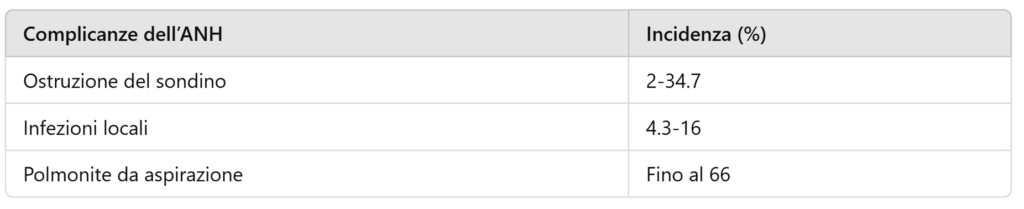
– Efficacia Limitata: Gli studi dimostrano che l’ANH non migliora significativamente la qualità della vita né prolunga la sopravvivenza. Ad esempio, i pazienti nutriti tramite sondino non presentano un miglioramento delle condizioni generali e sono esposti a maggiori rischi di infezioni e disagio.
– Complicazioni Associate: Tra le complicanze comuni vi sono infezioni locali, ostruzione del sondino, polmonite da aspirazione e agitazione che spesso richiede sedazione.
Ricoveri e Trattamenti Inappropriati
I pazienti con demenza avanzata sono frequentemente sottoposti a ricoveri ospedalieri per complicazioni acute, come infezioni e insufficienza respiratoria. Tuttavia, questi interventi possono essere:
Inutili: Non influenzano l’esito della malattia e possono causare ulteriore sofferenza.
Dannosi: I trasferimenti in ospedale possono peggiorare il deterioramento cognitivo e comportamentale.
Gestione dei Sintomi
La gestione dei sintomi comuni, come dolore, dispnea e infezioni, è spesso inadeguata nei pazienti con demenza avanzata. Ciò deriva dalla difficoltà nel valutare il disagio fisico, che può essere espresso attraverso agitazione o comportamenti anomali.
Sintomi Terminali e Qualità della Vita
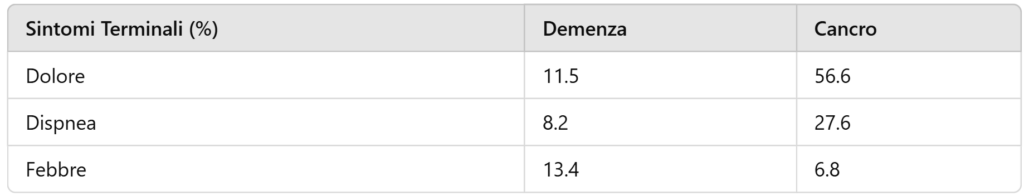
I sintomi terminali nella demenza avanzata sono simili a quelli di altre malattie terminali, ma spesso meno riconosciuti e trattati.
Principali Sintomi Terminali
– Dolore: Meno della metà dei pazienti con demenza riceve un trattamento adeguato per il dolore, spesso a causa della difficoltà nel riconoscerlo.
– Dispnea e Febbre: Questi sintomi sono comuni e possono causare un notevole disagio, ma sono spesso sottovalutati.
– Costipazione e Infezioni: Condizioni frequenti che aggravano ulteriormente la sofferenza.
Indicatori di Qualità della Cura
L’uso di restrizioni fisiche, sedativi e antipsicotici è più frequente nei pazienti con demenza rispetto a quelli oncologici. Questi interventi, spesso inappropriati, possono riflettere una gestione subottimale del disagio e della sofferenza
Implicazioni Etiche nelle Decisioni Terapeutiche
Le decisioni terapeutiche nei pazienti con demenza avanzata sono intrinsecamente legate a dilemmi etici, che coinvolgono medici, caregiver e famiglie.
Direttive Anticipate
Una delle principali sfide è l’assenza di direttive anticipate:
– Solo l’11.3% dei pazienti con demenza ha espresso direttive anticipate prima dell’istituzionalizzazione, contro l’86.1% dei pazienti oncologici.
– La mancanza di queste direttive trasferisce la responsabilità decisionale sui caregiver, che possono trovarsi in difficoltà emotive e morali.
Interruzione dei Trattamenti
Decidere di interrompere trattamenti come l’ANH o l’antibioticoterapia richiede una valutazione attenta del bilancio tra benefici e rischi. È fondamentale:
– Considerare la volontà del paziente, ove nota.
– Garantire il comfort e ridurre la sofferenza.
Raccomandazioni per le Cure Palliative nei Pazienti con Demenza
Per migliorare la qualità delle cure palliative nei pazienti con demenza, è necessario adottare un approccio sistematico e personalizzato.
Pianificazione Anticipata delle Cure
Coinvolgimento Precoce: Introdurre la pianificazione delle cure nelle fasi iniziali della malattia.
Direttive Anticipate: Promuovere la redazione di documenti che esplicitano le preferenze del paziente.
Formazione dei Professionisti
La formazione continua per medici e infermieri è essenziale per:
Riconoscere la necessità di cure palliative.
Gestire i sintomi in modo efficace.
Supportare i caregiver nei processi decisionali.
Cure Basate sulla Qualità della Vita
Gestione dei Sintomi: Privilegiare interventi per alleviare il dolore, la dispnea e altri disturbi comuni.
Riduzione degli Interventi Invasivi: Evitare trattamenti aggressivi non necessari.
Supporto ai Caregiver
Supporto Emotivo: Offrire risorse psicologiche per aiutare i familiari a far fronte allo stress.
Informazione e Comunicazione: Garantire una comunicazione chiara e trasparente sui trattamenti disponibili e sui loro limiti.
L’accesso alle cure palliative per i pazienti con demenza avanzata richiede un cambiamento culturale e strutturale. Un approccio centrato sulla qualità della vita, sostenuto da una pianificazione anticipata e da un’adeguata formazione dei professionisti, può garantire un’assistenza più umana ed etica, rispettosa della dignità del paziente e del suo percorso di vita.
Ref: Congedo M, Causarano RI, Alberti F, Bonito V, Borghi L, Colombi L, Defanti CA, Marcello N, Porteri C, Pucci E, Tarquini D, Tettamanti M, Tiezzi A, Tiraboschi P, Gasparini M; Bioethics and Palliative Care in Neurology Study Group of Italian Society of Neurology. Ethical issues in end of life treatments for patients with dementia. Eur J Neurol. 2010 Jun 1;17(6):774-9. doi: 10.1111/j.1468-1331.2010.02991.x. Epub 2010 Mar 17. PMID: 20236307.
Dr. Francesco Paolo De Lucia
